Overzicht
Het medisch personeel staat voor de uitdaging huidletsels in de perioperatieve omgeving te voorkomen wegens de lange perioden van onbeweeglijkheid van de patiënt, de verminderde functie van de bloedsomloop onder anesthesie, en de reeds bestaande aandoeningen van vele groepen chirurgische patiënten. Hoewel er grote vooruitgang is geboekt bij de bescherming van de patiënt tegen huidletsel, is dit een probleem dat nog steeds moet worden aangepakt. Deze huidletsels kunnen leiden tot een langer verblijf in het ziekenhuis, hogere medische kosten en een langere morbiditeit. De zorginstelling kan ook financiële en juridische gevolgen ondervinden van deze verwondingen.1,2
Impact van decubitus op de chirurgische patiënt
Duur van het verblijf in het ziekenhuis
De duur van het verblijf in het ziekenhuis varieert naargelang het soort chirurgische ingreep dat wordt uitgevoerd. Dit kan echter gemiddeld met 3,5 tot 5 dagen toenemen wanneer er een decubitus aanwezig is.3,4 In sommige ongebruikelijke gevallen kan de aangepaste verblijfsduur voor decubitus oplopen tot 15,6 dagen.5,6
Kostenfactoren
Kostenfactoren voor de behandeling van decubitus hebben een enorme impact op de patiënt en de zorginstelling. De gemiddelde kosten per incident bedragen $5.000-$60.000,3,5-13 afhankelijk van de ernst van het decubitus en het soort behandeling dat nodig is. De werkelijke kosten kunnen oplopen tot 90.000 dollar voor één incident.10
De kosten en de tijd van de verpleging kunnen met 50% toenemen voor elk decubitus dat tijdens een chirurgische ingreep wordt opgelopen.10,12 Bovendien nemen hart- en vaatchirurgiepatiënten ongeveer 45% van de totale behandelingskosten van decubitus in ziekenhuizen voor hun rekening.10
Een prevalentiestudie, uitgevoerd in een groot Amerikaans ziekenhuis, levert reële cijfers op en niet louter statistische schattingen. De gemiddelde verblijfsduur voor patiënten met decubitus nam toe met 6,5 dagen en de behandelingskosten stegen met 12.000 dollar.10 Helaas bedroeg de gemiddelde terugbetaling per patiënt door de verzekering en Medicare/Medicaid minder dan $1.600. Daardoor verloor het ziekenhuis meer dan 10.000 dollar per decubitusincident.10
In de Verenigde Staten kosten perioperatief opgelopen decubitus gemiddeld $750 miljoen tot $1,5 miljard per jaar.10,14
Verwant artikel
Bijkomende complicaties
Patiënten die decubitus hebben, kunnen vatbaar zijn voor andere complicaties. Deze complicaties kunnen onder meer zijn: bacteriëmie,7 plaveiselcelcarcinoom,7 sinuskanaalvorming,7 osteomyelitis,7,11,15 pyarthrose,11 amyloïdose,11 en sepsis.11,15
Patiënten met decubitus worden zowel emotioneel en financieel als fysiek getroffen.10,11 Ze krijgen te maken met pijn, misvormingen, extra behandelingen, een langer verblijf in het ziekenhuis, verlies van inkomen, verlies van onafhankelijkheid en mogelijk zelfs verlies van leven.4,9,11
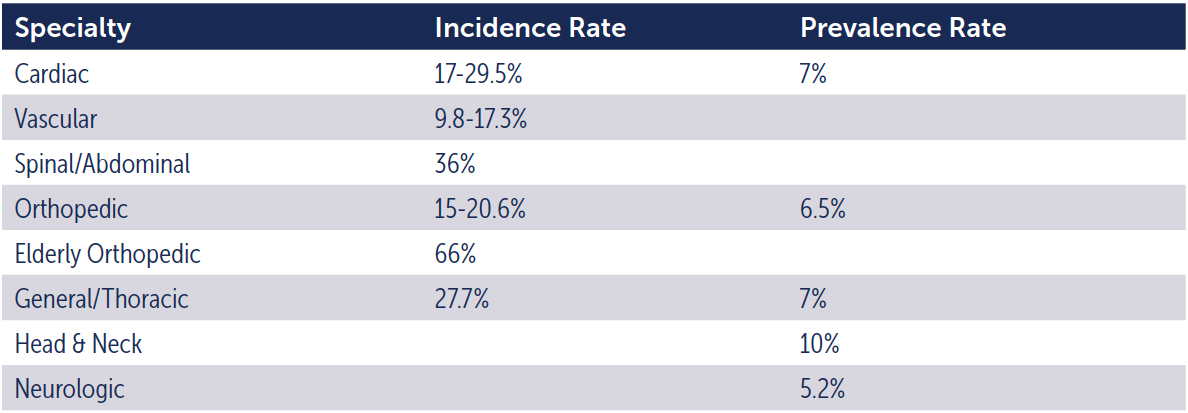
Chirurgische patiënten zijn vatbaarder voor het ontwikkelen van decubitus dan algemene patiënten in de acute zorg. Dit is te wijten aan de vele risicofactoren die alleen in de intraoperatieve omgeving aanwezig zijn. Het incidentiecijfer (het aantal nieuwe ziektegevallen dat zich in een bepaalde periode in een populatie voordoet) voor patiënten met chirurgische ingrepen varieert van 12-66%.3,9-11,15-21 Gemiddeld ligt het prevalentiecijfer (het percentage van een populatie dat op een bepaald tijdstip aan een bepaalde ziekte lijdt) voor patiënten met chirurgische ingrepen tussen 3,5-29%.10,22,23
Bovendien zijn er veel mogelijkheden voor patiënten om decubitus te ontwikkelen, afhankelijk van het soort ingreep dat wordt uitgevoerd. Deze specialismen hebben verschillende incidentie- en prevalentiecijfers. Zie tabel 1.
Tabel 1. Incidentie en prevalentie per specialisme3,8-10,12,15,18,19
Duur van de operatie
Naarmate de duur en de duur van de operatie toenemen, neemt ook de incidentie en het percentage patiënten met decubitus toe.9 Zie tabel 2.
Tabel 2. Prevalentiegraad op basis van de duur van de operatie3,4,18,28



Wegens hun negatieve impact is het absoluut noodzakelijk de beste praktijken toe te passen om decubitus bij chirurgische patiënten te helpen voorkomen. Om dit effectief te kunnen doen, moeten zorgverleners de risicofactoren en mechanismen die bijdragen tot decubitusvorming herkennen en deze nauwkeurig identificeren als ze zich voordoen.
Risicofactoren voor de ontwikkeling van decubitus
Ongeveer 95% van alle decubitusgevallen is te voorkomen, mits de risico’s vroegtijdig worden beoordeeld en de juiste maatregelen worden genomen.13
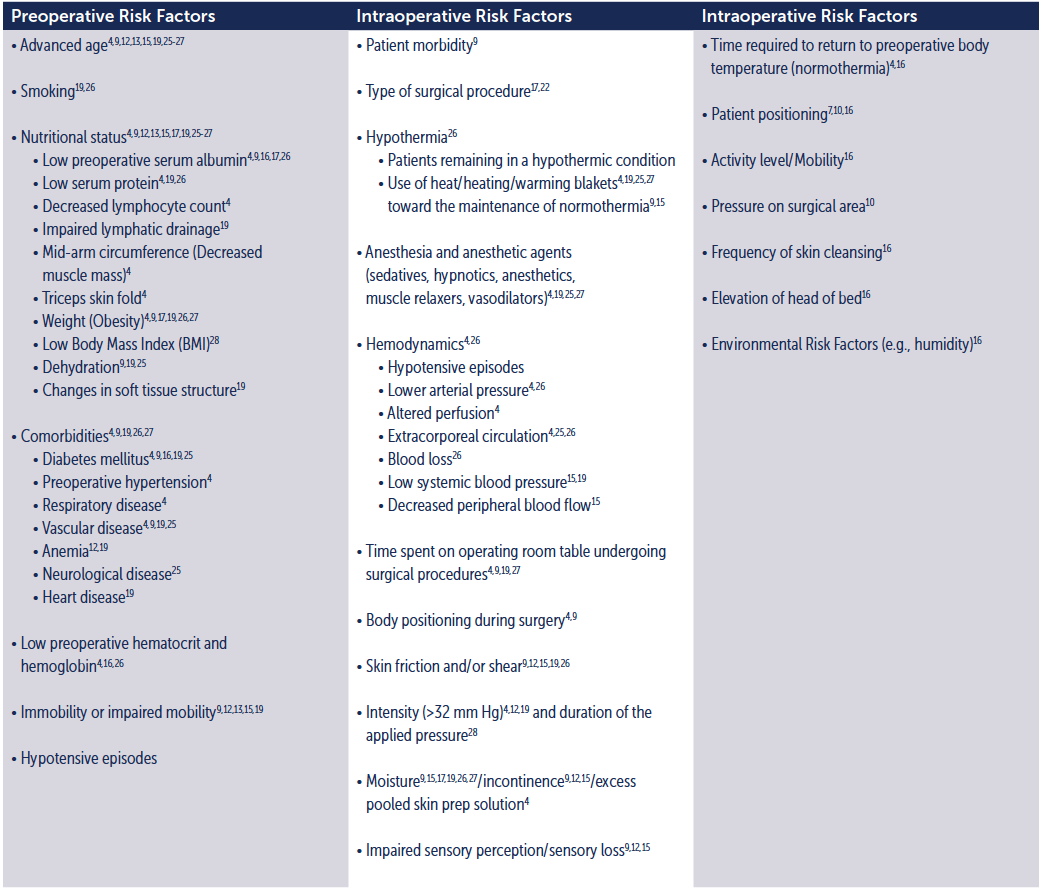
Er is een aanzienlijk aantal risicofactoren voor het ontwikkelen van decubitus perioperatief. Vele studies hebben getracht de meest nauwkeurige risico-indicatoren voor de ontwikkeling van decubitus bij de chirurgische patiënt te identificeren. Zie tabel 3.
Tabel 3. Risicofactoren voor decubitus bij de chirurgische patiënt

Mechanismen die bijdragen tot het ontstaan van decubitus
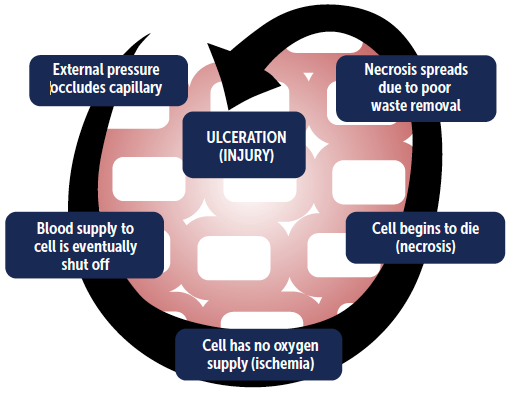
Drukzweren hebben meerdere oorzaken. De ontwikkeling en de ernst ervan kunnen worden beïnvloed door vasculaire occlusie, ischemie en/of drukintensiteit. Decubitus ontstaat wanneer het vasculaire netwerk langdurig mechanisch afgesloten wordt. Langdurige perioden van ononderbroken druk en afschuiving belemmeren de bloed- en lymfecirculatie, waardoor de weefsels onvoldoende worden gevoed en zich afvalproducten opstapelen als gevolg van ischemie. Bloedvaten zakken in elkaar en gaan trombose vertonen als de druk niet na verloop van tijd wordt verlicht.
Zodra occlusie van de bloedstroom heeft plaatsgevonden, zet ulceratie het proces voort. Wanneer weefsels gedurende langere tijd zijn samengedrukt, blijft er weefselbeschadiging optreden, zelfs nadat de druk is weggenomen. Studies suggereren een omgekeerd evenredig verband tussen drukintensiteit en duur (tijd) van de druk bij de ontwikkeling van decubitus.7 Weefselschade kan dus worden veroorzaakt door lage druk gedurende langere tijd of hoge druk gedurende kortere tijd.4,10,12,15,23,25,29
Het is belangrijk op te merken dat de tolerantie van de patiënt voor druk tijdens chirurgische ingrepen kan worden beïnvloed door factoren die veranderingen in metabolisme en circulatie kunnen veroorzaken, zoals anesthesie, chirurgisch trauma, leeftijd van de patiënt, en andere reeds bestaande aandoeningen.30 Als gevolg daarvan kan het eigen lichaamsgewicht van de patiënt op de botuitsteeksels rechtstreeks letselsituaties doen ontstaan. Figuur 1 geeft een visuele illustratie van de cyclus van decubitusontwikkeling.
Drukulcera die hun oorsprong vinden in de perioperatieve omgeving kunnen al binnen enkele uren postoperatief ontstaan. De meeste ulcera ontstaan echter meestal één tot drie dagen na de operatie.4,10,26 Deze door operaties veroorzaakte late decubitus wordt vaak verkeerd gekarakteriseerd als energiegerelateerde “brandwonden”.31 Gendron verklaarde dat “het juist het gebrek aan erkenning van hun [pressure ulcers’] ware aard is dat hun voortbestaan heeft gegarandeerd”.32
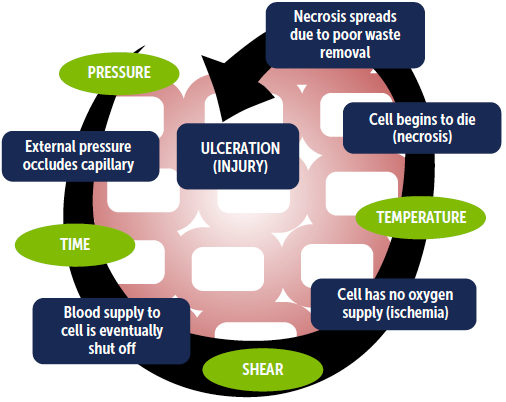
Er zijn bijkomende situationele factoren geïdentificeerd die het risico op de ontwikkeling van decubitus in de perioperatieve setting vergroten. Deze omvatten afschuiving, druk, temperatuur en tijd, zoals hieronder besproken.
- De aanwezigheid van afschuiving kan de tijd verkorten dat weefsel onder druk kan blijven voordat ischemie optreedt.
- De aanhoudende hoge druk van specifieke patiëntposities en/of verschillende hulpmiddelen zoals het gebruik van steunen en riemen, pneumatische tourniquets, en niet-elastische elektrodekleefstoffen gedurende een langere tijd (>2-3 uur) kan de tijd tot decubitusontwikkeling verkorten.1,2
- Verhoogde weefseltemperaturen verhogen het zuurstofverbruik van de plaatselijke cellen, waardoor de tijd tot de dood door ischemie korter wordt.
- De ernst van het ulcus wordt bepaald door de duur van de druk die op een bepaalde plaats wordt uitgeoefend. De kans op het ontstaan van een decubitus neemt toe met de duur en de intensiteit van de druk en de schuifkracht die tijdens de operatie op het weefsel inwerken.33 Zie figuur 2.
Figuur 1. De ontwikkelingscyclus van decubitus

Figuur 2. De versnelde cyclus van decubitusontwikkeling

Is er nog iets dat ik moet weten?
Als u vragen hebt over de AAMI-classificatie van operatiejassen of afdekmateriaal voor gebruik in de OK, stel ze dan aan uw supervisor. Een andere goede bron is de Association of PeriOperative Registered Nurses (AORN). De AORN-richtlijnen voor de perioperatieve praktijk bieden uitgebreide richtlijnen voor de soorten togabescherming die nodig zijn voor operatieve en andere invasieve procedures.
Voor een handige referentie, download onze
Vereenvoudigde gids voor toga richtlijnen
poster.
